|
DXA(デキサ)X線骨密度測定装置 お客様の声 人工股関節大腿骨側コンポーネント周囲骨密度計測の臨床的意義 
|
|
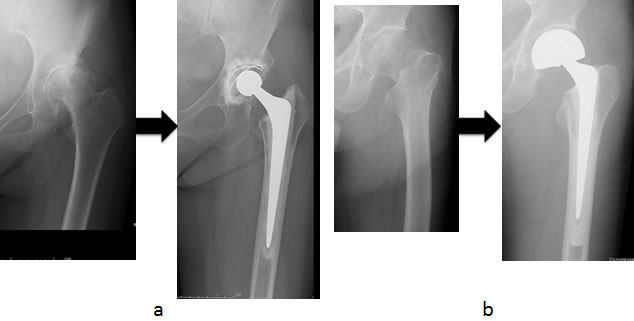
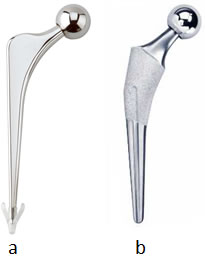
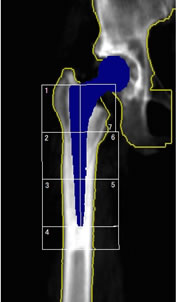
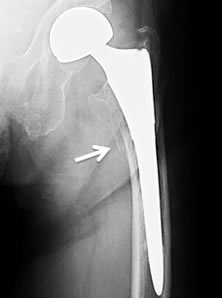
人工股関節・人工骨頭とも、大腿骨側はステムと呼ばれるインプラントを大腿骨髄腔内に設置する形状となっており、その頂部にボールを載せた形状である。 1960年代にSir John Charnleyが現在の人工股関節置換術の普及の元となる良好な成績を達成して以来、さまざまな機種の変更や改良がなされてきたが、金属でできたステムを大腿骨に固定する様式として骨セメントと呼ばれるアクリル樹脂をステムと骨との固定に使用するセメントステム(図2-a)と、ステムの金属表面に骨との固着を得やすくするような加工をして骨セメントを使用せずにステムを大腿骨髄空内に固定するセメントレスステムがある(図2-b)。 いずれの固定様式であっても、金属で構成され歩行時には荷重伝達を担うインプラントが、症例によっては30年以上にわたり手術直後と同等に安定した状態が維持されることを期待されるものである。 しかしながら人工関節を支える大腿骨は生体の一部であり、当然ながら加齢による骨質や骨塩量など変化が経時的に生じる可能性がある。また、手術により大腿骨が荷重を支える力学的環境が激変することによる骨への影響による反応を来たしうることは周知の事実であり、この力学的環境の変化による骨の反応は、Wolff応変則に従うと考えられる。Wolffの応変則とは、骨組織は加えられた力や荷重に応じてリモデリングするというもので、強い力が加わる部分の骨強度は高くなり逆に力が及ばない部分の骨は萎縮するという原則である。 ステムを介して大腿骨に伝達される荷重による応力が、どの部分に、どのようにして、どのような強さで伝達されるかという力学的環境とWolffの応変則により人工股関節のステム周囲の骨は変化を生じてくる。この代表的な変化がセメントレスステム使用例の長期経過中に観察されるstress shielding(応力遮蔽)による骨萎縮である(図3)。 人工股関節の研究領域ではステム周囲の大腿骨をレントゲン正面像上7つの領域(zone)に分けて評価するGruen分類1)が使用されるが、近年このGruen分類がDXA法にも適応されている(図4)。このGruen zone 1(大腿骨近位外側)とzone 7(大腿骨近位内側)の大腿骨近位部の骨の状態が問題視されている。
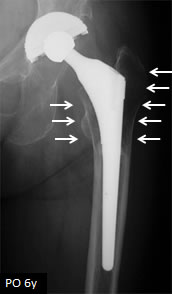
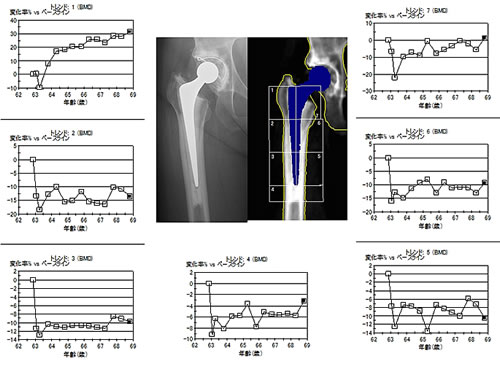
セメントレスステム設置後にしばしば見られるこの骨萎縮はセメントレスステムが設置された大腿骨における荷重伝達様式は、ステムに施された骨との固着を促すように施された表面加工部位の主として最遠位から大腿骨に伝達され、それより近位の部分(Gruen zone 1やzone 7)には荷重による応力があまり伝わらないために(応力遮蔽)、大腿骨近位部全体の骨萎縮をきたすというものである。セメントレスステムの多くの機種では、このような大腿骨近位部の骨萎縮は特に大腿骨近位内側部に高度に生じ、多くの報告が術後25~40%の骨密度低下をきたすとしている2-5)。 この応力遮蔽による骨萎縮は、疼痛発生やステムのゆるみなどの有害事象に直接的につながるという報告は無いが、転倒などによりこの部位に大きな衝撃が加わると骨折を生じるリスクがあることは推察できる(図5)。 Streitらは、セメントレスステムによる人工股関節置換術を施行した例では術後晩期にステム周囲骨折を生じる可能性が高くなることを報告し6)、 Sköldenbergらは、高齢者の大腿骨頸部骨折患者にセメントレス人工骨頭を使用すると、大腿骨への固着性は確保されるが、次第にステム周囲骨折の発生頻度が上昇するため、大腿骨頚部骨折に対してはセメントレスステムの使用を推奨しないとしている7)。 一方で、セメントステムで良好な長期成績が報告されている機種は、表面が鏡面加工されたテーパー形状をしたもので、理論的に荷重により骨セメント層を介して大腿骨近位部を中心に荷重応力が大腿骨に加わると考えられている8)。長期臨床成績が良好であるという報告や、このタイプのセメントステムと同種骨移植を併用し大腿骨側人工股関節再置換術を実施した術後所見で、移植骨のリモデリング形態が大腿骨近位部からの良好な荷重伝達様式を示すような骨梁配置を呈するようなレントゲン像を呈することなどから、この様式のステムの骨セメントマントルを介した大腿骨髄腔内に伝達される応力分布によるWolffの応変則に従った骨変化を垣間見ることができる9,10)。 著者らの施設では、2004年6月以来、この様式のセメントステムの代表的機種であるExeterTM universal stem (Stryker Orthopaedics, Mahwah, New Jersey, USA) を継続的に使用しており、良好な臨床成績を確認できている。ExeterTM universal stemの良好な臨床成績獲得の背景としてステムを支える大腿骨の応力遮蔽による骨萎縮が生じにくいことが推定され、自験例での術後経時的なステム周囲の大腿骨骨塩量変化の推移をLunar Prodigy (GE Medical Systems, Madison, WI, USA)を用いてGruen zone分類に準拠して調査した11)(図6)。
2008年11月~2011年8月にExeter stemを用いて初回人工股関節置換術を施行した75歳以上の17例(平均年齢78.5歳、Elderly群;以下E群)と55歳以下の24例(平均年齢51.0歳、Young群;以下Y群)とした。YAM値70%以下例や骨代謝に影響を与える薬剤を使用中例は除外した。腰椎部と大腿骨Gruen zone1~7の骨密度を計測した。各部位の術後2週の測定値を基準値とし、術後3、6、12、以後6ヶ月毎に基準値に対する比を算出した。 手術時の腰椎部骨密度は両群間に差が無かった。E群では全zoneで術後1年以内に-5~10%程度の骨密度変化を認めたが、その後進行なく経過した。Y群でも同様に術後1年以内に-5~-10%程度の骨密度変化を認めたが、その後全zoneで骨密度が回復する傾向を認めた。術後3年時の大腿骨近位側の骨密度変化量はzone 1でE群:-5%、Y群:+4.9%、zone 7でE群:-11.8%、Y群:-6.6%であった。 各種セメントレスステムの大腿骨近位部内側の応力遮蔽による骨密度は、ほとんどが術後進行性に低下し、術後2年で20~30%以上にも及ぶと報告されるものが多い。一方で、著者らが継続使用しているセメントステムであるExeterTM universal stemでの同部位の術後大腿骨骨密度変化は、術後3年で約10%程度の低下にとどまり、セメントレスステム一般にみられる術後大腿骨近位部の骨萎縮進行を呈することはない。75歳以上の高齢者に比して、55歳以下の若年者層での大腿骨近位部骨萎縮進行度合いが少なく、この年齢層の患者群でExeterTM universal stemの骨温存効果が確認できた。このことは、若年層の患者群に本ステムを使用することを推奨する根拠の一つとなろう。 人工股関節置換術は、術後長期にわたりその機能を維持することが求められるインプラントであり、そのためにはインプラントを支持する大腿骨や寛骨臼などの骨量が維持されることが重要な要因の一つである。人工股関節ステム周囲の大腿骨骨密度計測は術後の経時的に縦断的変化をモニターすることができ、ステムの大腿骨に対する力学的影響や術後長期予後を予測する情報の一つとして有用である。 【引用文献】
2) Hirata Y, Inaba Y, Kobayashi N, et al. Comparison of mechanical stress and change in bone mineral density between two types of femoral implant using finite element analysis. J Arthroplasty 2013; 28: 1731-1735. 3) Sköldenberg O G, Bodén H S G, Salemyr M O F, et al. Periorosthetic proximal bone loss after uncemented hip arthroplasty is related to stem size. Acta Orthop Scand 2006; 77: 386-392. 4) Alm J J, Mäkinen T J, Lankinen P et al. Female patients with low systemic BMD are prone to bone loss in Gruen zone 7 after cementless total hip arthroplasty. Acta Orthop Scand 2009; 80: 531-537. 5) Nishino T, Mishima H, Kawamura H, et al. Follow-up results of 10-12 years after total hip arthroplasty using cementless tapered stem - frequency of severe stress shielding with synergy stem in Japanese patients. J Arthroplasty 2013; 28: 1736-1740. 6) Streit MR, et al. Late peri-prosthetic femoral fracture as a major mode of failure in uncemented primary hip replacement. J Bone Joint Surg [Br] 2011;93-B:178-83. 7) Sköldenberg OG, Sjöö H, Kelly-Pettersson P, et al. Good stability but high periprosthetic bone mineral loss and late-occurring periprosthetic fractures with use of uncemented tapered femoral stems in patients with a femoral neck fracture. Acta Orthopaedica 2014, 85: 396–402. 8) Kaneuji A, Yamada K, Hirosaki K, Takano M, Matsumoto T. Stem subsidence of polished and rough double-taper stems: In vitro mechanical effects on the cement-bone interface. Acta Orthopaedica. 2009; 80 :270-6. 9) Iwase T, Otsuka H, Katayama N, Fujita H. Impaction bone grafting for femoral revision hip arthroplasty with Exeter Universal stem in Japan. Arch Orthop Trauma Surg. 2012;132 : 1487-94. 10) Iwase T, Kouyama A, Matsushita N. Complete bone remodeling after calcar reconstruction with metal wire mesh and impaction bone grafting: A case report. Nagoya J Med Sci 75:287-293, 2013. 11) 森田大悟,岩瀬敏樹,伊藤禎志ほか.Exeter stem周囲の術後3年以内の骨密度変化の比較.-高齢者 v.s. 若年者-.第45回日本人工関節学会 2015.2.27福岡市. ※お客様の使用経験に基づく記載です。仕様値として保証するものではありません。 資料請求などのお問い合わせがございましたらこちらまで |