加齢とともに骨格筋の筋量は減少し、筋力は低下する。ヒトの骨格筋量は30歳代から年間1-2%ずつ減少し、80歳頃までに約30%の骨格筋が失われるといわれている。このような骨格筋量の減少は骨密度や脳重量の減少のように加齢による生理的な現象として捉えられてきた。しかしながら、ある一定量以上に骨格筋量が減少した場合には、生理的な筋量低下と区別すべきであるという考えのもと、1989年にRosenbergは、サルコペニアという概念を提唱した。
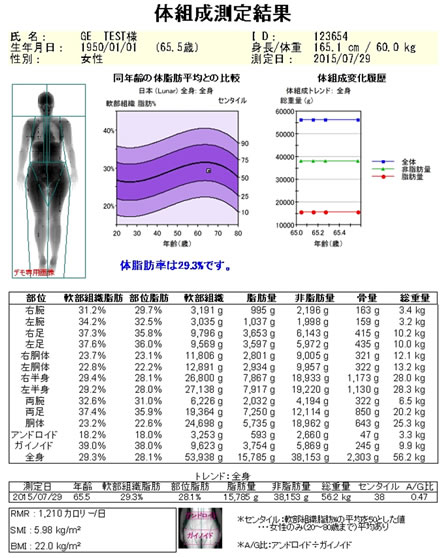
その後、Baumgartnerらは、高齢者を対象として二重エネルギーX 線吸収測定法(DXA)法の全身計測の体組成結果より四肢の除脂肪体重(筋量)を測定し、四肢筋量が若年者の平均値から2SDを引いた値に満たない場合をサルコペニアと定義し、その出現率は65~70歳で13~24%、80歳代では50%以上と報告した。DXA法においては、全身計測結果より身体組織の組成量を骨塩量(BMC)、脂肪量(Fat Mass)、除脂肪量(Lean Body Mass)の3種に分け計測することができ(図1)、特に内臓重量の影響を受けない上下肢においては、除脂肪量と骨格筋量はほぼ同等であるとみなせるため、上下肢の除脂肪量が骨格筋量の評価のため用いられている(図2)。
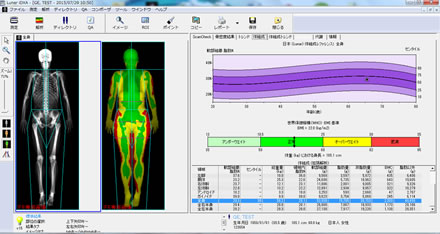 図1. DXA法 体組成結果
図1. DXA法 体組成結果
図2. DXA法 体組成レポート例
図はその一例であるが、各部位の脂肪量、筋肉量が示されている。一般的には骨格筋量は体格による影響を受けるため、被検者の身長の2乗で除した値であるskeletal muscle mass index (SMI)が、骨格筋量の指標として用いられている。もっとも最近アメリカの研究グループは、四肢筋肉量をBMIで補正することを提唱している。このDXA法による筋量の推定は、全身測定が可能な装置がいるものの、低被曝量で値が得られるため、サルコペニアの研究では頻用されている。もちろん、骨密度の測定も同時にすることができる。わが国においてもSanadaらが1488名の70〜85歳高齢者において、DXA法にて四肢筋量を測定し、若年平均値—2SD未満の頻度は男女それぞれ、6.7%、6.3%と報告している。一方で、バイオインピーダンス(BIA)法を用いて骨格筋量を測定することも可能である。
サルコペニアに対する関心の高まりを受けて、欧州老年医学会は2009年に、日常診療や調査研究で用いるためのサルコペニアの定義および診断基準を設定するサルコペニア・ワーキンググループを結成することを決定した。そのほかに欧州臨床栄養・代謝学会(ESPAN)、国際栄養・加齢学会(IANA)、および国際老年学・老年医学会―欧州地域(AGG-ER)がこのグループに加えられ、欧州でのサルコペニア・ワーキンググループが結成された。すなわち、このワーキンググループであるEWGSOPは、2010年にコンセンサス論文を発表した。本論文において、サルコペニアの定義は、「筋量と筋力の進行性かつ全身性の減少に特徴づけられる症候群で、身体機能障害、QOL低下、死のリスクを伴うもの」と定められ、筋量低下、筋力低下(握力:男性30kg未満、女性20kg未満)、身体機能低下(歩行スピード0.8m/秒以下)から構成される臨床的な診断手順が示された。そこでは65歳以上の高齢者を対象とし、骨格筋量低下が必須条件とされ、それに筋力低下または身体機能低下のどちらかが加われば、サルコペニアの診断に至る基準が示されている。なお、筋量の評価にはDXA法が推奨されている。
さらに、サルコペニアの病期分類として、筋量低下のみをプレ・サルコペニア、筋量低下、筋力低下、身体機能低下全てを伴う場合を重度サルコペニアと定義されている。近年、このEWGSOPの診断基準が多くの研究者により使われており、我々も平均年齢72歳の地域在住高齢者を対象として、EWGSOPの基準を用いてサルコペニアの頻度を求めたところ、22.1%がサルコペニアと診断された。そして、その頻度は75歳以上で増加することが示された。また、アメリカを中心としたグループであるIWGSも、歩行スピード(1m/s以下)と筋量の低下を同時に満たす場合をサルコペニアと診断するとしている。
このようにサルコペニアに関する研究は欧米が先行しており、診断基準が作成されてきた経緯がある。しかしながら、欧米人の基準がアジア人にそのまま適用できるかどうかについては明らかではないため、我々は、2013年3月に日本、韓国、中国、台湾、香港、インドネシア、タイの7カ国の研究者からなるアジアサルコペニアワーキンググループ(AWGS)を設立し、アジア人のための診断基準を提唱した。(図3)
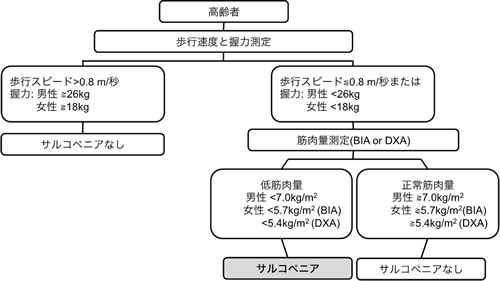 図3.アジアのワーキンググループによるサルコペニアの診断基準
図3.アジアのワーキンググループによるサルコペニアの診断基準
我々の診断基準においては、ヨーロッパの基準同様に握力・歩行スピードいずれかの低下を有し、筋量の減少が認められる場合にサルコペニアと診断することとした。
しかしながら、欧米人とは体格や生活習慣も異なり、予後に影響を与える筋力や骨格筋量に違いがあることが明らかになり、握力と骨格筋量についてはアジア人独自の基準を定めた。すなわち、握力は男性26kg未満、女性18kg未満を握力低下とし、筋量についてはDXA法では、男性7.0kg/m2未満、女性5.4 kg/m2未満、BIA法では、男性7.0 kg/m2未満、女性5.7 kg/m2未満を骨格筋量低下と定義した。AWGSの診断基準におけるカットオフ値は、アジア人、特に日本、韓国、中国、香港、台湾の疫学研究をもとにその値が設定された。アジア人用の診断基準を作成したのは、骨格筋量や握力に関してはそれぞれの地域、国におけるデータを元に決定すべきであるという考えに基づいている。
しかしながら、本診断基準を用いてアジア人での縦断研究を行い、その妥当性について検証が必要である。