はじめに
DXA装置を用いた骨密度測定の正しい運用のために必要な技術と知識についてお話いたします。
特に、臨床の先生に認識されていないかも知れないと思われる項目、誤って認識されることも考えられる項目については、解説を詳しく述べたいと思います。
1. DXA法の概要(利点・限界)
DXA法の利点は、①高い再現性(精度)②低被ばく量 ③測定値が骨折リスクと相関 ④操作性にあります。一方、問題点は二次元計測に由来する限界であり、①骨のサイズを反映する。つまりサイズの大きな骨では骨密度を過大評価し、小さい骨は過小評価する ②骨に重なる要素(大動脈石灰化など)を骨評価領域から除外できない ③海綿骨と皮質骨を分離した評価ができない、ことが挙げられます。
上記のような限界がありますが、利点が大きく優るため、骨粗鬆症診療では不可欠な検査となっています。問題点を認識した上でうまく運用することが重要です。
2. DXA法の指標
骨密度値は、単位面積(cm2)あたりの骨量(g)として算出されます(単位:g/cm2)。骨密度測定値の評価には、若年成人データ(腰椎の場合は20-44歳、大腿骨近位部の場合は20-29歳)との比較、同年齢データとの比較で評価します。
若年成人比較(%)とは、若年成人骨密度の平均値(Young Adult Mean:YAM)を100%として、骨密度を%表示する指標であり、同年齢比較(%)とは、同年齢の骨密度平均値を100%として比較した値(%)になります。
また標準偏差を参照した値にはTスコアとZスコアがあり、Tスコアとは骨密度を若年成人平均値と比較し若年成人の標準偏差(SD値)で除した値、Zスコアとは骨密度を被検者と同年齢の平均値と比較し同年齢の標準偏差(SD値)で除した値です。原発性骨粗鬆症診断基準は若年成人平均値を基準としますので、 YAM%、 Tスコアを用います。Zスコアは同年齢と比較した値として意味を有することがあります(後述)。
3. DXA法における骨密度測定の重要性
DXA法の骨密度結果における臨床的有用性としては、原発性骨粗鬆症診断、治療開始の判定、骨折リスクの評価、骨粗鬆症治療薬投与後の効果判定が挙げられます。
1) 原発性骨粗鬆症診断基準
脆弱性骨折の有無とその骨折部位で分類して、骨密度の結果と合わせた評価によるものです。椎体骨折や大腿骨近位部骨折を有する場合は、それだけで骨粗鬆症であると診断され、骨密度値の参照は求められませんが、測定の必要がないと言うことではなく、治療を開始する前にはベースライン値を得る目的で測定が不可欠です。骨密度の測定部位は、腰椎と大腿骨近位部の2部位を基準とします(後述)。以下の原発性骨粗鬆症診断基準により骨粗鬆症と判断します。
I. 脆弱性骨折がある場合
• 椎体、または大腿骨近位部の骨折
• その他の脆弱性骨折があり、骨密度がYAMの80%未満
II. 脆弱性骨折がない場合
• 骨密度がYAMの70%以下、または -2.5SD以下
2) 治療開始基準
原発性骨粗鬆症診断基準で骨粗鬆症と診断された症例は、すべて治療開始の対象となります。それに加えて、骨密度がYAMの70%より大きく、80%未満の症例に関しては、①大腿骨近位部骨折の家族歴がある場合 ②FRAXの10年間の骨折確率(主要骨折)15%以上である場合、治療の対象となります。
また、脊椎や大腿骨部に脆弱性骨折がある場合、DXAの結果にかかわらず、治療開始の対象となります。
3) 骨折リスク評価
低骨密度は骨折の重要なリスク因子です。とりわけ、ある部位の骨折リスクは当該骨部位の骨密度との相関性が高いので、椎体(腰椎)と大腿骨近位部の計測は重要です。骨折の閾値としての明確な基準は存在しません。骨密度以外にも既存骨折の有無、年齢など数多くのリスク因子も関与するため、臨床においてはこれらの因子と総合的に評価することが必要です。
4) 治療効果判定
骨粗鬆症治療薬投与後の治療効果を判定するのに、骨密度値(g/cm2)を用いて、その%変化率で評価します。TスコアやYAM%の変化では評価しません。
骨密度値の変化が有意であるか、誤差範囲であるかは後述する最小有意変化率(Least significant change. LSC)に基づき判断します。LSCに満たない骨密度減少であれば、non-responseと評価して、治療の再検討や二次性骨粗鬆症の有無の検討も必要ですが、治療期間が短期すぎると正確な反応は捉えられない可能性もあります。個々の症例に応じて測定間隔は異なりますが、通常、治療開始1年後に測定し、治療効果が確認されたら、間隔を空けて経過を観察します。ただし、グルココルチコイド治療中など、急激な骨減少が予測される場合には、間隔を縮める必要があります。
モニタリングに最適な部位は腰椎ですが、その理由は最も治療感度が高く、測定精度が高い部位だからです。腰椎での測定が不適切な場合、大腿骨頚部もしくは大腿骨近位全体で評価しますが、ワード三角部はモニタリングには適しません。
患者のポジショニングが適切でない場合、再測定が必要となります。経過観察においては、初回測定結果の情報を基本とし、関心領域(Region of interest=ROI)のサイズと部位は統一するよう心がけましょう。比較解析機能(コピーROI)を使用することにより、前回と同じ部位でのコピーROIの有用性は確立されています(図1)。この比較解析機能を使用することで、各椎体の椎間が認識しにくい症例でも、前回と同様の領域で解析が可能で、各椎体の誤認も防げます。体位の違いでうまく比較解析が利用できない場合は手動で補正します。
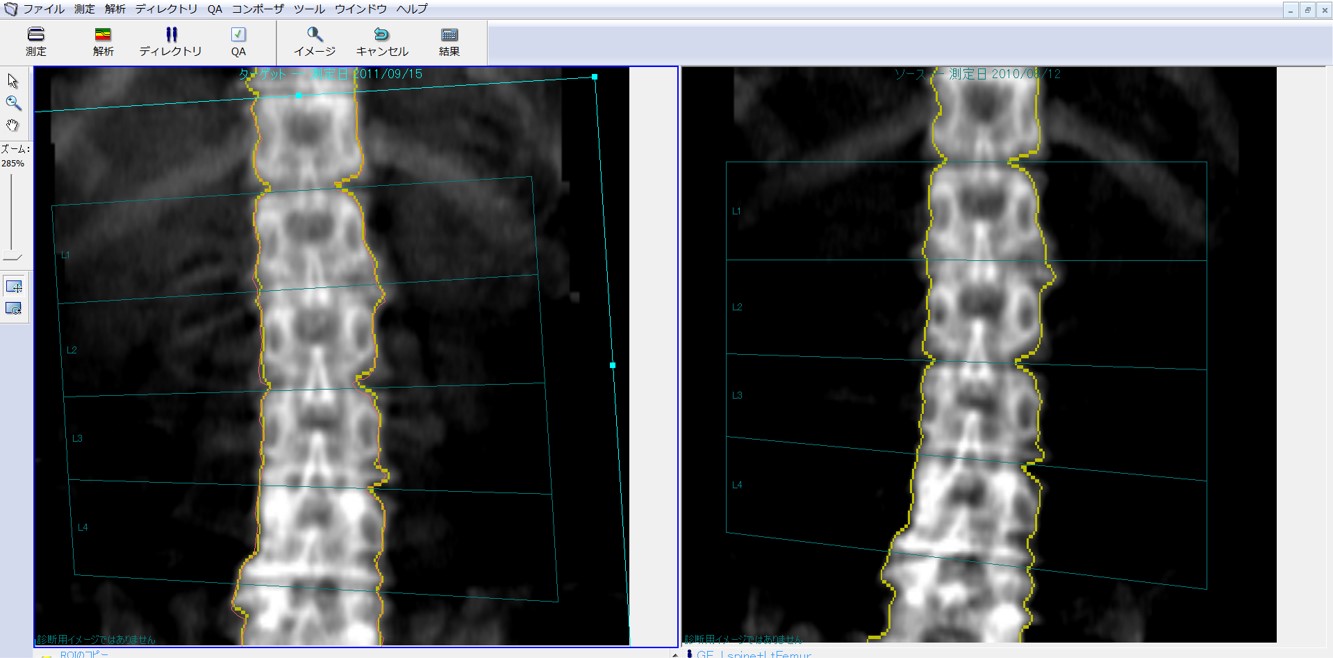 図1. 比較解析機能
図1. 比較解析機能
4. DXA測定前に行っておくべきこと
1) 測定の目的の確認
骨密度測定の目的、病名(疑いも含め)、性別、年齢、身長、体重、既存骨折の有無を確認して検査を開始します。低被ばくといえども、不要な検査は行ってはいけません。
2) 精度管理(Quality Control : QC)
精度管理は、メーカーの定めた方法(ガイドライン)に従って実施します。GEのDXA装置の場合は、 QA(品質保証)プログラムを施行し、パスすることを確認します(図2)。 このプログラムでは、基準ファントム内に、其々、低・中・高の骨密度(0.5、1.0、1.5g/c㎡)の基準物質と脂肪基準物質(7%、35%、60%脂肪)が入っており、それらを実際計測して、マルチポイントで校正(キャリブレーション)をおこないます。このようにすることで、低いレベルから、高いレベルまで、直線性を維持し、感度よい測定結果が得られるように工夫されています。また、このQAプログラムには、校正のみならず、各部の機械的動作確認項目も含まれており、ハードウェア的にも正常稼動していることを確認します。
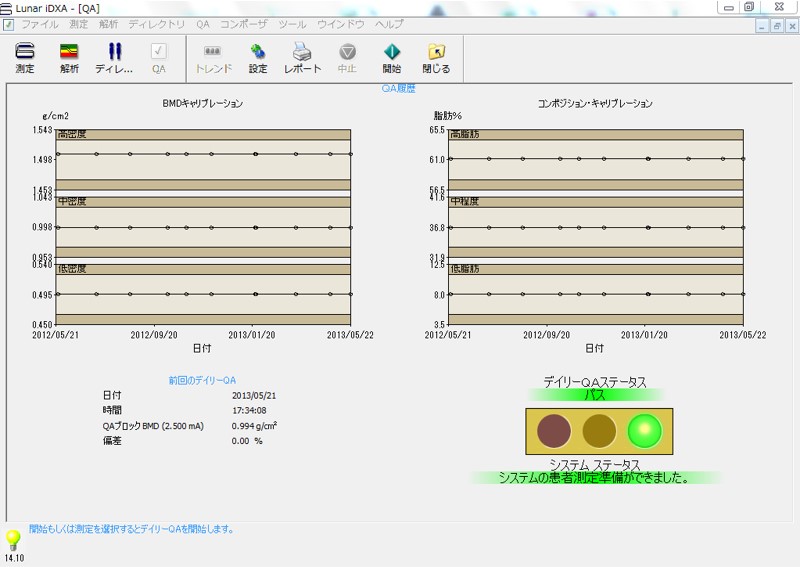 図2. QA結果画面
図2. QA結果画面
3) DXA測定における主な測定誤差の要因
測定誤差の要因には、①装置に由来する誤差、②被検者による誤差(身体的な要因、体動、異物、骨密度状態など)、③測定時の誤差(肢位、測定範囲、測定モードなど)、④解析時の誤差(関心領域設定、ポインティングなど)が挙げられます。 これらの誤差の要因を可能な限り小さくして、正確度と精度の高い測定を行うことが求められます。
4) 正確度と精度
正確度(accuracy)とは、その値が「真値」にどれくらい近い値であるかを現す尺度、 精度(precision)とは、その複数回の測定値のばらつきの小ささを現す尺度です。計測には正確度、精度ともに重要です。
正確度の標準としてファントムを用います。装置の測定精度に関しては、ファントムの複数回の測定で求めますが、測定者(操作者)の測定誤差を加味する必要がある場合は、被検者を測定台に上がり降りをさせながら、再ポジショニングを行い複数回のヒトの腰椎・大腿骨測定が必要となります。
5) 変動係数と最小有意変化率
変動係数(%Coefficient of Variation : CV(%) )とは、繰り返しの測定で、以下の計算式で求めます。
CV(%) = 標準偏差(SD)/平均値 X 100
なお、「1%CV」とは、統計的な意味あいとして、100回測定して、99回は正確な値に一致するという意味ではなく、100回の測定結果中、68回の測定結果は1%以内の領域に納まることを意味します。
最小有意変化(least significant change : LSC)とは、検出感度の目安です。CV(%)は標準偏差(SD)を平均値で除した値を100倍すると求まり,LSCとCVの関係は、LSC=CVxZ’x√2 の式で表されます。統計的に95%の信頼区間を持たせる場合、Z’は1.96となり、変動係数CV(%)の2.77倍以上の変化をもって有意とされることになります(図3)。
図3.最小有意変化(least significant change : LSC)
5. 診療におけるDXA測定の運用
骨粗鬆症の予防と治療のガイドライン 2025年版も参照してください。
1)骨密度検査の適用
骨密度検査の適用は以下のような症例です。
・65歳以上の女性、70歳以上の男性
・骨折リスクのある65歳未満の閉経後女性、70歳未満の男性
・脆弱性骨折を有する患者
・骨密度減少を来す疾患に罹患した患者
・骨密度減少を引き起こす薬物療法を行っている患者
・骨粗鬆症治療薬投与を検討中もしくは投与中の患者
・薬物治療開始基準にありながら未治療の患者
一方、非適用となる対象は、以下のような症例です。
・妊娠中・造影剤投与後、核医学検査後・装置の対過重を超える体重や適切に寝台に寝られない症例
なお、閉経前女性・50歳未満の男性でDXA測定が必要な症例において、その結果の評価は、以下のように考えることが示されています。
・Tスコアの代わりに、Zスコアを用います。Zスコアが、-2.0以下であれば、同年齢層と比べて明らかに骨密度が低下していると判断します。
・50歳未満の男性では、骨粗鬆症の診断は骨密度測定のみで行うべきでなく、臨床的なリスク因子や、脆弱性骨折の既往などを考慮するべきです。
2)測定部位について
DXA測定の推奨部位は、腰椎と、どちらかの大腿骨近位部の2部位です。
原発性骨粗鬆症の診断には、両者のYAM%もしくはTスコアの低い方で評価します。2部位を測定する理由としては、両者間には乖離が認められることがあること、腰椎骨密度は椎体骨折リスクを、大腿骨密度は大腿骨骨折リスクを最もよく反映すること、またモニタリング中に骨折や変形性脊椎症・関節症などを生じる可能性があること、などが挙げられます。
【腰椎骨密度測定】
・前後方向 L1-L4の各椎体にROIを設定し、L1-L4もしくはL2-L4部位の骨密度平均値を算出する。
・基本的に、肋骨の同定と腸骨稜を確認して、椎体レベルを決めます。そのほかに有用な手がかりは、最も長い横突起はL3であること、L1-L3の後方成分はU字型であるが、L4はX字型などが参考になる(図4)。
・腰椎側面計測結果は診断に用いない。
・評価困難(局所変化、アーティファクトなど)の場合、その椎体は除外して評価する。
・1椎体のみの評価は行わない。
・解剖学的に異常な椎体は解析から除外する。
・除外した椎体以外を計測対象とし、Tスコアを求める。
・Tスコアが、隣接する椎体より>1差があれば測定値として除外する。
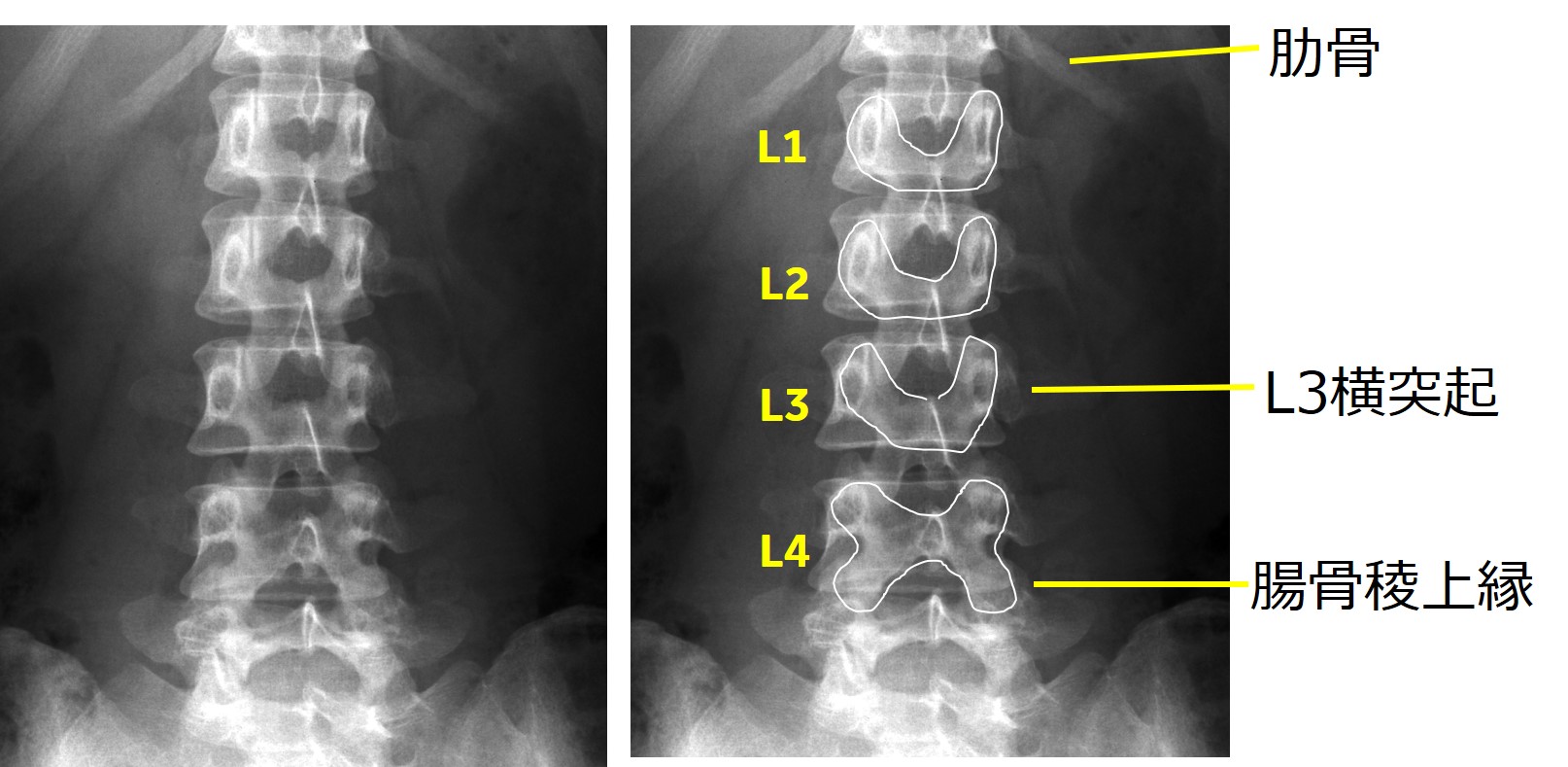 図4. 各椎体の有用な手がかり
図4. 各椎体の有用な手がかり
【大腿骨近位部骨密度測定】
・大腿骨骨幹部軸と体軸が平行になるように測定する。
・股関節内旋・外旋は、骨密度に大きな影響を与える。小転子が小さく見えるのが適切な回旋である(図5)。小転子が大きく見えるのは外旋が強く、全く見えないのは内旋が強い。
・頚部、近位全体を計測値として用いる。
・近位全体とは、頸部・転子部・骨幹部を合わせた領域を示す(図6)。
・頚部が診断に適切な部位であるが、近位全体のYAM%もしくはTスコアが低い場合には、近位全体の結果を用いる。
・経過観察には近位全体が適する。
・ワード三角部は診断・経過観察いずれにも用いない。 その理由は、領域が小さく再現性が不良。また、もともと骨密度の低い部分で過剰診断となりうる。
・左右いずれの測定でも問題はない。ただし、経過観察においては同側を測定する。
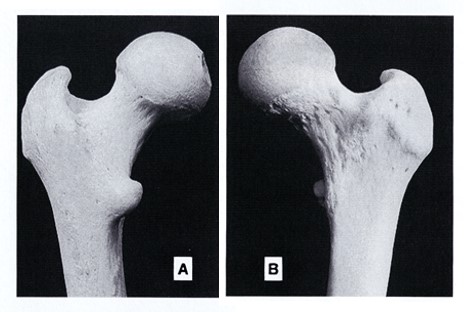 図5. 大腿骨近位部
図5. 大腿骨近位部
(A) 背側から見た大腿骨近位部
(B) 腹側から見た大腿骨近位部
頸部が最も正面にあり、広く見えるとき、小転子は小さく見える
(出典:McMinn RMH, Hutchings RT, Pegington J, and Abrahams PH. 1993 Color atlas of human anatomy, 3rd ed by permission of Mosby International.)
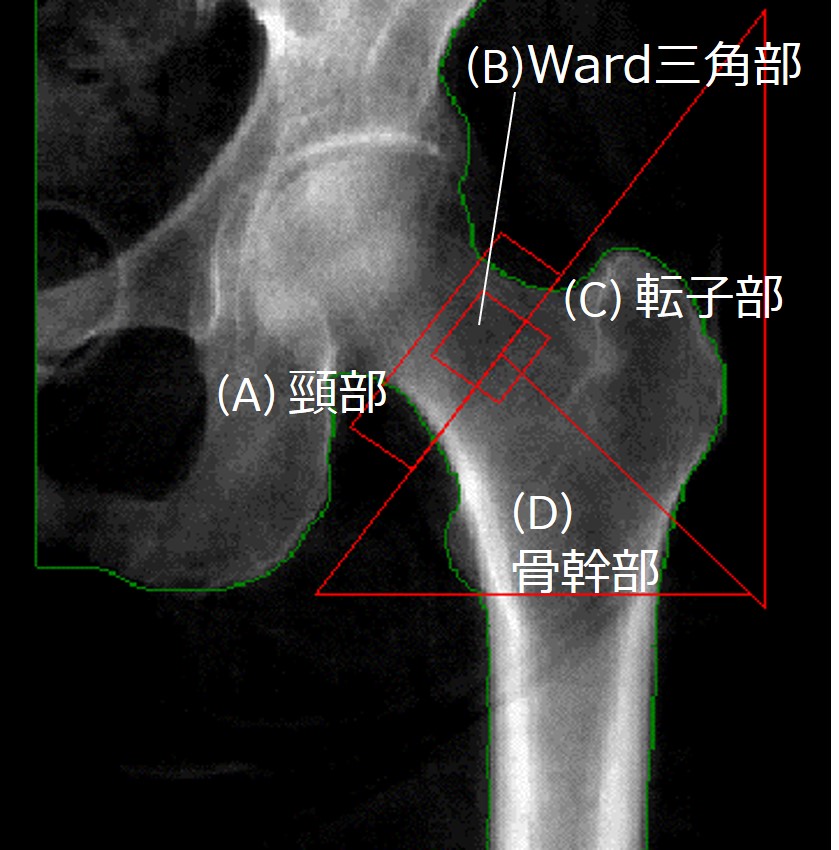 図6.大腿骨近位部の領域(A)大腿骨頸部 (B)Ward三角部 (C)転子部 (D)骨幹部大腿骨近位部は(A)(C)(D)をあわせた領域。小転子が小さく見え、骨幹部がスキャン方向と平行になっている。
図6.大腿骨近位部の領域(A)大腿骨頸部 (B)Ward三角部 (C)転子部 (D)骨幹部大腿骨近位部は(A)(C)(D)をあわせた領域。小転子が小さく見え、骨幹部がスキャン方向と平行になっている。
3)橈骨測定の意味
橈骨は基本的には標準測定部位ではありませんが、腰椎・大腿骨骨密度測定が不可能なときに測定対象となります。たとえば、骨折、変形性脊椎症・関節症、強度側弯、術後(金属移植、置換術など)、過重体重、仰臥位が取れない場合が挙げられます。橈骨測定では、33%部位が測定対象とされます。UD(Ultra-Distal)や10%遠位部は、これまでの報告によると、骨折リスクの評価には使えない(骨折リスクと相関はない)との報告があり臨床的意義が低いとされています。
また、非利き腕を測定するのが基本です。ただし、血液透析患者では、シャントの影響で健常な血流ではないことが考えられ、骨代謝への影響が考えられるため、非シャント側を測定する。 過去に骨折を起こした場合では、非骨折側を測定することになります。
副甲状腺機能亢進症では皮質骨優位に変化が出現するため、橈骨33%部位が測定対象部位として最適となります。
6. 解析における留意点
解析領域内に存在する体外の金属(例:ポケットのコイン、下着の金属など)を認める場合は、それを除いて再測定してください。腸管内に残存したバリウムや異常に拡張した腸管ガス像が見られる場合、検査日を改めて再検査します。ベースライン関心領域内に存在している体内の石灰化のうち、(腎結石など)削除できるものは除いて解析します。顕著な大動脈石灰化などのように、計測したい部位と重なっており、その影響が無視できない場合は、その部位の測定値は使用できません。変形性脊椎症の場合、骨棘や変性部分のみを除外して解析するのは、再現性に支障を来しますので、変形の程度により、当該椎体を解析の対象から除く必要が生じます。
解析において、以下の項目はチェックが必要であり、不適切な場合は再解析を行う必要があります。 経過観察時には、ベースラインの画像や前回検査時の画像を参照することが重要です。
① 軟部組織領域の設定が適切であるか?
軟部組織領域とは、骨密度値を算出する際に補正に使用する軟部組織の基本データであり、この領域のX線吸収量を基準(ベースライン)として、骨量を算出します。測定部位により、適切な軟部組織領域は異なり腰椎では、椎体の両外側の軟部組織で横突起部を外した領域、大腿骨では主に頚部上部、および下部となります。軟部組織領域は小さすぎると、正確な計測ができませんので、十分に確保することが重要です(図7)。しかし、広範囲まで測定領域を広げると、腰椎では肺野が含まれ、下方では仙骨が含まれると軟部組織領域の設定に影響が出るので注意を要します。適切に測定領域を決定することが必要です。
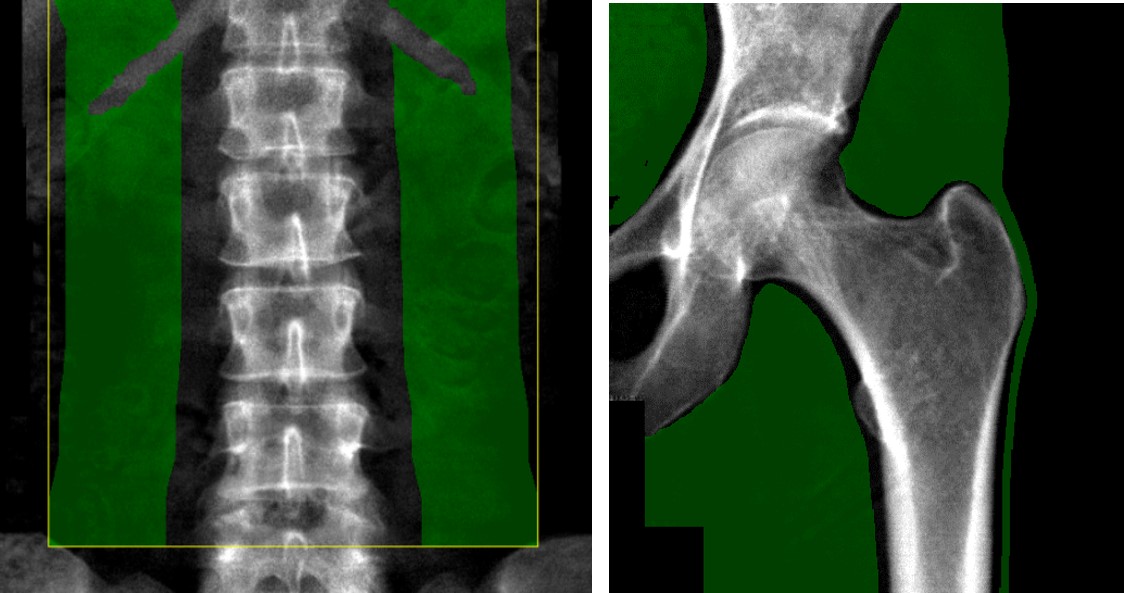 図7. 適切な軟部組織領域
図7. 適切な軟部組織領域
② Bone edgeが適切に設定されているか?
③ 腰椎計測において、椎間が適切に設定されているか?
④ 大腿骨頸部ROIは適切な部位にあるか?
(GEのDXA装置では、頸部の最狭部に自動的にROIが設定されます。)
坐骨に頸部ROIが重なると測定値に影響が出ますので、重なった部分のデータを削除する必があります(図8)。坐骨から外すためにROI幅を縮小すると十分軟部組織量が含まれなくなり、正確な計測に支障が生じます。通常は坐骨の部分を骨ポイントではなく、ニュートラルポイント(計算に使用しないポイント)として変更します。
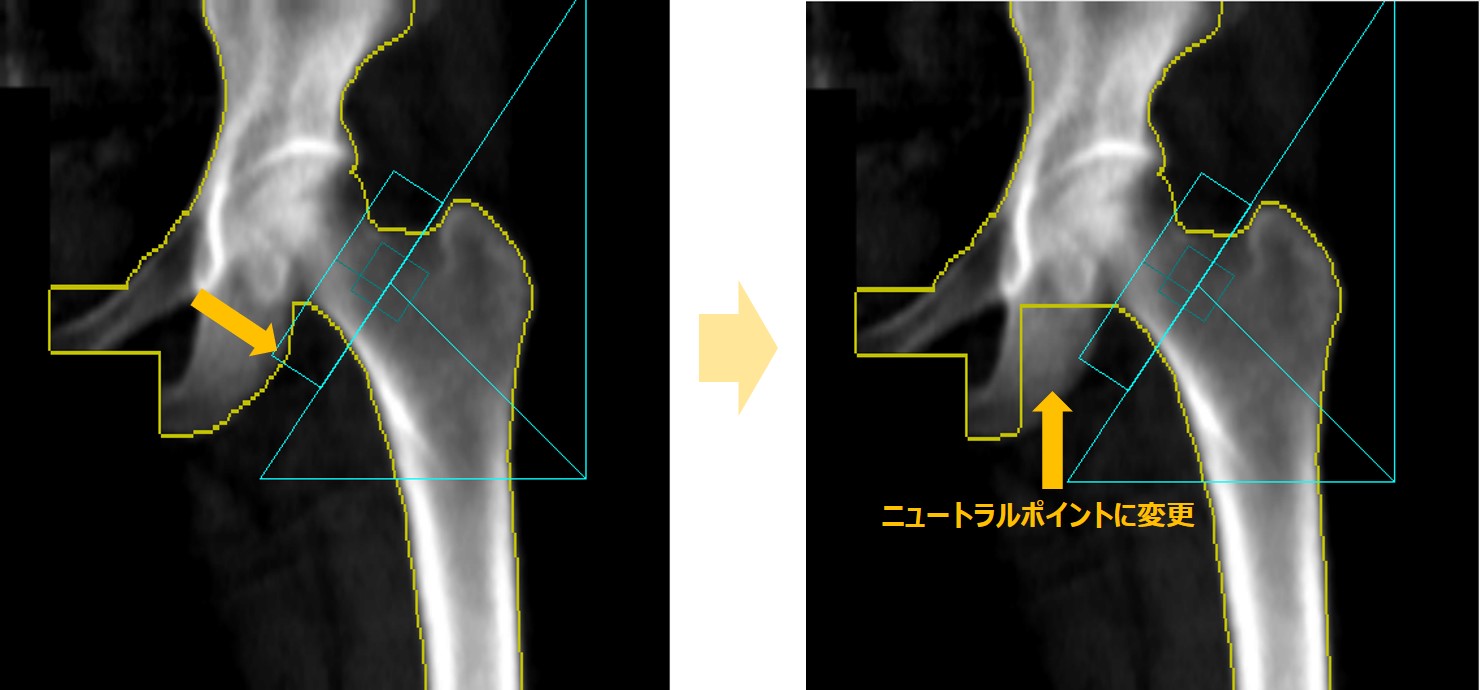 図8. 頸部のROI box が坐骨に重なる場合
図8. 頸部のROI box が坐骨に重なる場合
⑤ 大腿骨転子部のROIについて
GEのDXA装置では、スキャン横断面から45度に固定したラインで、転子部ROIを決めます。従って、大腿骨の傾きによって、転子部ROIの大きさが変わるため、GE装置では大腿骨軸を体軸と平行にすること(内転位、外転位を避ける)がより大切となります。
⑥ 経過観察において、Area値(骨計測領域)の変動が5%未満であるか?
5%以上の場合は原因を確認し、再解析を行うことが望ましいです。
7. 原発性骨粗鬆症の診断基準(2012年度改訂版)
日本骨代謝学会は1995年にはじめて原発性骨粗鬆症の診断基準を発表し、1996年、2000年に改訂がなされました。さらに国際的な整合性を目指すとともに、新しい知見や臨床の実情に合致させるため2012年度改訂版が発表されました。
2012年度改訂版における改訂のポイントには、以下があげられます。
① YAM%(70%)評価に加え、Tスコア(-2.5)評価を追加。
② 腰椎部L2–L4部位に加え、L1–L4部位を追加(いずれの採用でもよいが、同一の被験者では統一する)。
③ 男性・女性ごとのYAM値として、腰椎(L1-L4, L2-L4)部と大腿骨(頸部, 近位全体)を表示。
④ 大腿骨のYAM値算出年齢を、これまでの20~44歳までの平均を20~29歳までの平均に変更。 腰椎では従来通り、20 ~ 44歳のまま。
⑤ 測定部位は原則として腰椎とどちらかの大腿骨とし、これらの測定が困難な場合は、橈骨、第二中指骨を計測。
⑥ X 線像による骨粗鬆化の指標として使用されていた骨萎縮度判定は、デジタル方式のX線装置の普及により、行わない。
上記のように、大腿骨のYAM基準年齢を20~29歳データに変更したことに伴い、基準値が高くなったため、以前の基準値では骨粗鬆症領域にならなかったのに、2012年版では骨粗鬆症領域に入ってしまう症例が散見しているのには留意が必要です。基準値の変更が終了していない施設では、早めの対応が望まれます。
8. 測定結果の解釈時の留意点
腰椎・大腿骨近位部のインプラント術後の症例では、たとえインプラントが解析部位にかかっていなくても隣接部位であれば、測定値に影響を及ぼす可能性があるため、基本的には骨粗鬆症診断には用いないようにします。また、測定結果の解釈が困難となります。 椎体は1椎体のみで評価すべきでないですが、個々の椎体のデータに注目することも必要です。つまり、L1-4, L2-4全体を見て、1椎体が他椎体と比べて、1SD以上高値・低値であれば、何らかの病的状態が発生している可能性が考えられるからです。変形性脊椎症、骨棘、大理石病、骨転移、骨腫瘍などがその主なものである。
最後に
DXA法の骨密度測定は、臨床的にも有用な手法ですが、その限界や問題点などを理解し、日常の診療に活用したいものです。特にその結果は、数値として表示されるため、その数値の意味合いを理解し、被験者に正しく伝えることが必要です。数値の一人歩きは特に避けたいものです。









